一般の方向け情報
Q&A
Q1.染色体とは?
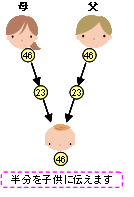
A:染色体には人間の設計図にあたる遺伝子が集まっています。人の体は、顕微鏡でやっと見えるほどの小さな細胞が集まってできており、それぞれの細胞が染色体というものを46本持っています。下の図のように、精子と卵子が受精することにより、赤ちゃんは染色体をそれぞれ23本ずつ受け継ぎます。 したがって、人は、下の図のような2本1組となった染色体を23組、合計46本を持つことになります。
男性も女性も46本の染色体を持っていますが、そのうちXおよびYと呼ばれる染色体「性染色体」は男女で異なります。このように、体をつくる情報である遺伝子が集まっている染色体が、両親から子どもへと伝わることにより、子どもは父親と母親の形質を受け継ぐことになります。
Q2.染色体異常とは?
A:染色体には、人間の体の設計図にあたる遺伝情報があります。「染色体異常」とは、設計図に大きな変化が起こることを意味しています。染色体異常は、大きく2つに分けることができます。ひとつは通常は46本である染色体の数が増えたり減ったりする「数の変化」で、もうひとつは染色体の形が変わる「構造の変化」です。
Q3.染色体の数の変化とは?
A:染色体の数が46本より多くても少なくても染色体の異常となります。数の変化の代表的なものには、1組2本の常染色体の数が1本減って、1本だけになるモノソミーと呼ばれる状態と、逆に1本増えて3本になるトリソミーと呼ばれる状態があります。
ダウン症候群(21トリソミー)や18トリソミーは染色体の数の変化に該当します。これらの疾患では、それぞれの番号の染色体が3本あり、染色体が合計47本になっています。また、性染色体の数が変化する性染色体異常もあります。
Q4.母親の年齢とダウン症候群の赤ちゃんの妊娠には関係がありますか?
A:ダウン症候群の赤ちゃんの妊娠は、母親の年齢の上昇に伴って高くなることが知られています。これは、母親の加齢とともに、卵子の形成の過程に誤りが生じる可能性が高くなるためです。一方で、父親の年齢は影響を受けにくいとされています。
下の表は、妊娠第2三半期(妊娠13週から27週)の妊婦さんから出生するダウン症候群の赤ちゃんの頻度を分娩予定日の妊婦さんの年齢別に示しています。
分娩時年齢(歳) ダウン症候群 18トリソミー 20 1/1177 1/4585 21 1/1161 1/4522 22 1/1140 1/4444 23 1/1114 1/4342 24 1/1081 1/4213 25 1/1040 1/4054 26 1/990 1/3859 27 1/930 1/3625 28 1/861 1/3358 29 1/784 1/3055 30 1/700 1/2728 31 1/613 1/2389 32 1/526 1/2050 33 1/442 1/1723 34 1/365 1/1423 35 1/297 1/1153 36 1/236 1/922 37 1/186 1/727 38 1/145 1/568 39 1/112 1/439 40 1/86 1/337 41 1/66 1/256 42 1/50 1/196 43 1/38 1/148 44 1/28 1/112 45 1/21 1/85 1) Cuckle HS, et al. Br J Obstet Gynaecol 1987;94:387-402.
2) Hook EB, et al. JAMA. 1983;249:2034-2038.
3) Palomaki GE, et al. Prenat Diagn. 1995;15:713-723.
4) Cuckle HS, et al. Screening for Down Syndrome. In:Lilford RJ,ed. Prenatal diagnosis and prognosis 1990.
Q5.羊水染色体検査とは?
A:羊水を採取して赤ちゃんの染色体を調べる検査です。赤ちゃんは羊水の中に浮いているので、羊水の中には赤ちゃんの細胞が含まれています。この細胞の染色体を観察します。多くの施設では妊娠15週から18週に行われています。
赤ちゃんに染色体の変化「染色体異常」があるかを調べることができます。染色体の変化は、染色体の数が増えたり減ったりする「数」の変化と染色体の形が変わる「構造」の変化の2つに分けられます。羊水染色体検査では、妊婦さんの下腹部に細い針(穿刺針)を刺して羊水を採取しますので、危険がまったくないわけではありません。穿刺後に赤ちゃんが流産する可能性が約0.3%(300人中1人)とされています。結果報告までの所要日数は、2週間ほどかかります。
Q6.羊水中のアルファフェトプロテイン(AFP)を測定する検査とは?
A:羊水染色体検査と同様の方法で、羊水を採取し羊水中に含まれるAFP濃度を測定する検査です。無脳症や二分脊椎といった開放性神経管奇形の赤ちゃんを妊娠している場合には、羊水中のAFP濃度が上がることが知られています。
Q7. トリプルマーカーテストとクアトロテスト®との違いは何ですか?
A:トリプルマーカーテストは、血液中の3つの成分(AFP, hCG, uE3)を測定して確率を算出する検査です。クアトロテスト®では、これら3つの成分に、インヒビンAという物質を加えた合計4つの成分を測定して確率を算出します。ダウン症候群の確率の算出においてのみ、4つの成分を測定することが必要です。測定する血液中の成分が多いクアトロテスト®は、トリプルマーカーと比べてダウン症候群の精度が向上します。
なお、18トリソミーの確率算出においては、AFP, hCG, uE3を、開放性神経管奇形の確率算出には、AFPのみを用いますので、これら2つの疾患については、トリプルマーカーテストでもクアトロテスト®でも精度の面で差はありません。
トリプルマーカーテストとクアトロテスト®のダウン症候群の精度比較
検出率*1 スクリーニング陽性率*2 トリプルマーカーテスト 85% 14% クアトロテスト® 87% 9% *1検出率:クアトロテスト®を受けたダウン症候群の赤ちゃんを妊娠された方の中で、スクリーニング陽性の結果が出た方の割合。
*2スクリーニング陽性率:検査を受けた妊婦さんの中で、スクリーニング陽性と報告された方の割合。
Q8. 双胎妊娠の場合もクアトロテスト®を受けることはできますか?
A:双胎妊娠の妊婦さんにも、クアトロテスト®を受けていただくことができます。ただし、双胎妊娠の場合は以下の表のように結果の報告に制限があります。なお、三胎の場合は、開放性神経管奇形についてのみスクリーニング陰性/陽性および確率が報告されます。
双胎妊娠の場合 の報告の制限
スクリーニング陰性/陽性 確率の報告 ダウン症候群 ○ 推定確率 18トリソミー × × 開放性神経管奇形 ○ △ ○:報告あり ×:報告なし △:報告制限あり
双胎妊娠のダウン症候群の判定
(少なくとも一方の児)がダウン症候群である確率は、「推定確率」となります。なお、双胎妊娠におけるダウン症候群の検出率は不明ですが、単胎における検出率よりも低いと考えられています。
確率が推定確率となる理由として、1) 双胎妊娠の場合、単胎妊娠と比較して、収集されたデータが少ないため。 2) 双胎由来のタンパクが妊婦さんの血液中で混合するため、算出された確率がそれぞれの赤ちゃんの確率をどのように反映した結果なのか明確ではないため、の2つが挙げられます。
双胎妊娠の18トリソミーの判定
この場合は検査はできません。双胎妊娠の場合、収集された18トリソミーのデータが非常に少ないことが理由です。
双胎妊娠の開放性神経管奇形の判定
検査が可能です。スクリーニング陰性/陽性の結果が報告され、確率も記載されます。開放性神経管奇形はAFPの測定値のみで検査が可能であり、また、1980年代から検査を行っていることから豊富なデータがあるためです。ただし、妊娠前からインスリンまたは経口治療薬を必要とする糖尿病である方は開放性神経管奇形の確率をお出しすることができませんのでご注意ください。また、神経管欠損症の家族歴がある方は開放性神経管奇形のスクリーニング陰性/陽性の判定のみとなり、確率をお出しすることができませんのでご注意ください。
Q9. クアトロテスト®の確率の算出には、4つの血液成分以外にも様々な因子を考慮すると聞きました。それぞれの因子が結果に与える影響は?
日本人の基準値
測定値には人種差があります。日本人の妊婦さんの場合には、日本人データを使って確率を計算します。そのほか、白人・アフリカ系アメリカ人・その他(アジア人を含む)の分類があります。
妊娠週数
妊娠週数が進むとAFP↑uE3↑hCG↓と変化します。妊娠週数ごとの妊婦さんの平均的な値と、それぞれの妊婦さんの測定値を比較して確率を計算します。
体重
4つの成分は、赤ちゃんまたは胎盤で産生されたものが、母体血液中に流出したものです。体重の増加により各成分が希釈されるため、計算式に加えられています。
家族歴
ダウン症候群や開放性神経管奇形の家族歴がある場合、出生確率が増加するといわれているため、確率の計算式が異なります。家族歴として該当するのは以下の通りです。
ダウン症候群の場合:出産あるいは妊娠したことがあるかどうか。 開放性神経管奇形の場合:妊婦さん、前児、夫、妊婦さんや夫の兄弟姉妹・両親に既往歴があるか。
インスリン依存性糖尿病の有無
既往歴がある妊婦さんでは、AFP↓uE3↓hCG↓と変化するという報告に基づき、確率計算の補正をします。
Q10.クアトロテスト®を受けることを考えています。 クアトロテスト®を実施している病院はわかりますか?
A:お問い合わせより、その旨をお問い合わせください。A:「クアトロテスト® 実施医療機関を探す」から近隣の医療機関をご確認ください。
Q11. クアトロテスト®を受けましたが、羊水染色体検査を受けるかどうか迷っています。判断の基準はありますか?
A:羊水染色体検査をお受けになられるかどうかは、クアトロテスト®の結果が同じ確率であったとしても、妊婦様やご家族の考え方によって異なっております。
羊水染色体検査を受けるかどうかについては、以下の3点を考慮しながら、担当の先生とご相談される妊婦さんが多いようです。
1) クアトロテスト®の結果(確率、およびスクリーニング陽性/陰性)
2) 羊水穿刺に伴う流産の確率約0.3%(300人中1人)
3) 年齢から推測されるダウン症のお子さんを妊娠される確率(Q4をご参照ください)
羊水染色体検査では、下腹部に細い針(穿刺針)を刺して羊水を採取するため、穿刺後に赤ちゃんが流産する可能性が約0.3%(300人中1人)とされています。そのため、赤ちゃんがダウン症候群に罹患している確率と、この流産の可能性を比較して、羊水染色体検査を受けるかどうかを判断することがあります。
例えば、カットオフ値である1/295よりも高い結果を得た妊婦さんやご家族は、羊水穿刺に伴う流産の可能性よりも、赤ちゃんが罹患している確率が高いので、羊水染色体検査を受けたいとお考えになる場合があります。一方で、約0.3%(300人中1人)という流産の可能性を一番ご心配されている妊婦さんの場合は、羊水染色体を受けないというご決断をされることもあるようです。
また、クアトロテスト®の結果は、確かに流産の可能性よりも確率は高いが、年齢から推測される確率よりは低いため、羊水染色体検査を受けないという意思決定をされる方もいるようです。